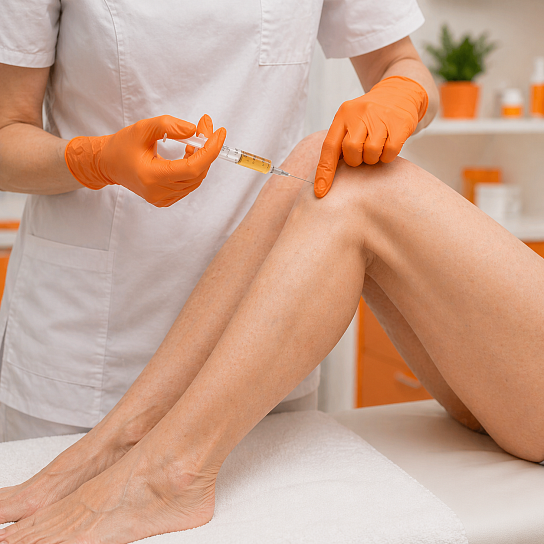
Плазмолифтинг суставов, или аутоплазмотерапия, — это метод лечения заболеваний и травм суставов, основанный на введении в пораженную область собственной обогащенной тромбоцитами плазмы крови пациента. Процедура стимулирует естественные процессы регенерации тканей, уменьшает воспаление, способствует восстановлению хрящевой ткани и улучшает функцию сустава.
Плазмолифтинг суставов (аутоплазмотерапия)
Краткое описание
Цель предоперационной диагностики
Область исследования
Область воздействия при плазмолифтинге определяется локализацией патологического процесса. Чаще всего процедура выполняется на следующих суставах и структурах:
-
Коленный сустав (наиболее частая локализация) — внутрисуставное введение плазмы при гонартрозе, повреждениях менисков и связок.
-
Тазобедренный сустав — при коксартрозе начальных стадий.
-
Плечевой сустав — при тендинопатии вращательной манжеты, адгезивном капсулите («замороженном плече»), акромиально-ключичном артрозе.
-
Голеностопный сустав — при посттравматическом артрозе, тендините ахиллова сухожилия.
-
Локтевой сустав — при эпикондилите («локте теннисиста»), артрозе.
-
Мелкие суставы кистей и стоп — при артрозе, ревматоидном артрите.
-
Связки и сухожилия — при тендинопатиях, частичных разрывах, энтезопатиях.
Анализы и предоперационная подготовка
Как проводится
Длительность
-
Забор крови и центрифугирование: 15–20 минут.
-
Подготовка и проведение инъекции: 10–15 минут.
-
Общая продолжительность одного сеанса (с учетом подготовительного этапа и наблюдения): 60–90 минут.
-
Курс лечения: 2–4 процедуры с интервалом 2–4 недели между ними.
Показания и противопоказания
Показания:
-
Остеоартроз (гонартроз, коксартроз) I–III стадии.
-
Тендинопатии и тендиниты (плечевого сустава, ахиллова сухожилия, локтевого — эпикондилит).
-
Повреждения связок (частичные разрывы, растяжения).
-
Повреждения менисков коленного сустава (начальные стадии, после артроскопической резекции).
-
Адгезивный капсулит плечевого сустава («замороженное плечо»).
-
Посттравматический артроз и затянувшееся восстановление после травм.
-
Реабилитация после артроскопических операций (пластика ПКС, резекция мениска).
-
Хондропатия надколенника.
-
Плантарный фасциит (пяточная шпора).
Противопоказания:
- Онкологические заболевания (в активной стадии, без ремиссии).
-
Острые инфекционные заболевания (ОРВИ, грипп, бактериальные инфекции).
-
Гнойный артрит или другие инфекционные процессы в суставе.
-
Нарушения свертываемости крови (гемофилия, тромбоцитопении).
-
Тромбоцитопения (снижение количества тромбоцитов менее 100–120×10⁹/л).
-
Тяжелые анемии (гемоглобин ниже 100 г/л).
-
Сепсис или системный воспалительный синдром
Реабилитация
Реабилитационный период после плазмолифтинга суставов обычно короткий и не требует серьезных ограничений. В первые 24–48 часов после процедуры рекомендуется щадить оперированный сустав: избегать интенсивных физических нагрузок, длительной ходьбы или стояния. Возможно появление легкой болезненности и отека в месте инъекции, которые проходят самостоятельно. Холод (лед, завернутый в ткань) прикладывается на 10–15 минут несколько раз в день для уменьшения дискомфорта.
В течение первых 3–5 дней исключается прием нестероидных противовоспалительных препаратов (ибупрофен, диклофенак, кеторолак), так как они могут подавлять активность тромбоцитов и снижать эффективность процедуры. Через 3–5 дней пациент может возвращаться к привычной активности, включая легкие физические упражнения, плавание, ходьбу. Спортивные нагрузки и интенсивные тренировки рекомендуется ограничить на 1–2 недели.
Положительный эффект от процедуры обычно начинает ощущаться через 2–4 недели после первого введения и нарастает после завершения полного курса (2–4 инъекции). Для поддержания результата может быть рекомендовано проведение поддерживающих процедур 1–2 раза в год.
Врачи, которые выполняют плазмолифтинг суставов в нашей клинике
В нашей клинике плазмолифтинг суставов выполняют травматологи-ортопеды и врачи спортивной медицины, имеющие большой опыт в проведении инъекционных методов лечения.
Травматологи-ортопеды нашей клиники
Наши специалисты владеют методикой забора и приготовления обогащенной тромбоцитами плазмы с использованием сертифицированных систем и центрифуг, что обеспечивает высокое качество получаемого препарата. Все инъекции выполняются под ультразвуковым контролем, что гарантирует точность введения в полость сустава или целевую зону связки/сухожилия и максимальную эффективность процедуры.
Решаемые проблемы
Часто задаваемые вопросы (FAQ)
Лапароскопия или открытая операция: что безопаснее и от чего зависит выбор?
Оба метода имеют право на существование, выбор зависит от диагноза, экстренности ситуации и состояния пациента.
Лапароскопия (операция через проколы, с камерой):— Плюсы: менее травматична, меньшая кровопотеря, почти нет послеоперационных болей, короткая реабилитация (дни, а не недели), низкий риск грыж после операции.
— Минусы: требует общей анестезии и специального оборудования, не всегда возможна при спаечной болезни, гемодинамической нестабильности, некоторых злокачественных опухолях.
— Выбор: плановые операции (удаление желчного пузыря, грыжи, аппендицит, операции на толстой кишке).
Открытая операция (лапаротомия):
— Плюсы: обеспечивает лучший обзор и доступ при массивных опухолях, перитоните, обширных спайках, экстренных ситуациях с нестабильной гемодинамикой.
— Минусы: большая травма, длительная реабилитация, риск послеоперационных грыж.
В клинике «Солнечная» (Краснодар) хирурги отдают предпочтение лапароскопии как «золотому стандарту» там, где это возможно, и владеют всеми современными методиками.
Послеоперационные швы: как понять, что заживление идет нормально, а когда началось нагноение?
Нормальное заживление (первичное натяжение) :
— Кожа вокруг шва слегка розовая, умеренная припухлость в первые 3 дня;
— Боль стихает с каждым днем;
— Швы сухие, нет выделений или есть редкие сукровичные (первые 24–48 ч);
— Температура тела либо нормальная, либо до 37,2°С в первые 1–2 дня.
Признаки нагноения (инфекции) , требующие срочного обращения к хирургу:
— Покраснение распространяется за пределы шва, усиливается;
— Боль не стихает, а нарастает после 3–4 дня;
— Отек увеличивается;
— Выделения из раны: гнойные (желто-зеленые), с неприятным запахом, обильные;
— Температура выше 38°С, озноб;
— Расхождение краев раны.
При подозрении на нагноение не занимайтесь самолечением (мази, антибиотики без назначения). В клинике «Солнечная» работают круглосуточные перевязочные, где обработают рану и при необходимости скорректируют лечение.
Как подготовиться к плановой операции и какие анализы необходимы для анестезии?
Подготовка к плановой операции — это залог безопасности. Минимальный предоперационный пакет (срок годности обычно до 10–14 дней):
— Клинический анализ крови + коагулограмма (свертываемость).— Биохимия крови (глюкоза, общий белок, креатинин, билирубин, АЛТ, АСТ).
— Общий анализ мочи.
— ЭКГ с расшифровкой.
— Флюорография (или рентген грудной клетки) в течение года.
— Кровь на инфекции (ВИЧ, сифилис, гепатиты В и С) — срок действия 3 месяца.
— Осмотр терапевта с заключением о допуске к операции.
Для пациентов старше 40–50 лет или с хроническими заболеваниями дополнительно: ЭхоКГ (УЗИ сердца) при наличии патологии, консультация узких специалистов.
Дома: за 2 недели отказаться от курения (риск тромбозов и пневмонии), за 1–2 недели — от антикоагулянтов (аспирин, варфарин, клопидогрел) — строго по согласованию с хирургом и кардиологом. Накануне — легкий ужин до 18:00, в день операции — голод и жажда.
Грыжа живота: всегда ли требуется операция или можно наблюдать?
Грыжа — это дефект в мышечно-апоневротическом слое, через который выходят внутренние органы (чаще петля кишечника или сальник). Коварство в том, что грыжа не рассасывается и не «зарастает». Тактика:
— Выжидательная (наблюдение) возможна только при:— очень маленьких грыжах (до 1–1,5 см) без тенденции к росту;
— у пациентов с тяжелыми сопутствующими заболеваниями, где риск наркоза выше риска ущемления;
— при отсутствии болей и дискомфорта.
— Плановая операция (герниопластика) показана в большинстве случаев, потому что риск ущемления грыжи составляет 10–15% в течение жизни. Ущемление — это когда содержимое грыжи сдавливается в воротах, нарушается кровоснабжение, развивается некроз кишечника. Это ургентное состояние (острая боль, невправимость, рвота, задержка стула и газов) с летальностью до 5–10% при экстренной операции.
В клинике «Солнечная» (Краснодар) проводят плановую лапароскопическую герниопластику с сетчатым имплантом, что снижает риск рецидива до 1%.











